Sémiologie Cardiologique 2/11/2000 Sandrine et Yves
Sémiologie de l’insuffisance
cardiaque
I. Physiopathologie
1.
Définition : insuffisance cardiaque
Incapacité
du cœur à assurer le débit cardiaque nécessaire aux besoins en O2
des différents tissus au repos et / ou à l’effort dans des conditions normales
de pression
2.
Conséquences
A)
En
aval du ventricule défaillant
Le
système s’efforce de maintenir la pression en aval
(a)
Vasoconstriction
périphérique inhomogène
·
Redistribution
des débits sanguins
Débits cérébral et coronaire maintenus
Débits cutanés, musculaires rénal et splanchnique
diminués
·
Activation
des 2 grands systèmes de vasoconstriction
Système nerveux sympathique (catécholamines –
récepteurs a )
Système Rénine – Angiotensine ou
SRA (angiotensine 2 + Aldostérone : puissant vasoconstricteur)
(b)
Augmentation
de la volemie
·
Diminution
du débit sanguin rénal
·
Activation
du SRA
·
Augmentation
de l’aldostérone
Þ rétention d’eau et de sel
Þ œdème
remarque :
les signes cliniques de la vasoconstriction sont
·
refroidissement
des extrémités
·
froideur
de la peau
B)
Au
niveau cardiaque
Objectif :
maintien du volume d’éjection et du débit cardiaque
(a)
Dilatation
ventriculaire
·
Baisse
de la fraction d’éjection(le cœur se vide moins)
·
Augmentation
du volume sanguin en fin de diastole
·
Augmentation
de la pression en fin de diastole
D’où
dilatation du VG = Cardiomégalie
(b)
Augmentation
de la fréquence cardiaque
et
du pouvoir contractile des fibres restantes (due à l’activation
sympathique )
= tachycardie
remarque :
L’adrénaline sur des fibres cardiaques provoque leur contraction. Elle augmente
la fréquence cardiaque
C)
En
amont
(a)
VG
Augmentation
de la pression diastolique du VG
Þ augmentation de la pression dans l’OG
Þ augmentation de la pression capillaire
Þ œdème interstitiel
D’où
Baisse de la compliance pulmonaire
Baisse de la diffusion de l’O2 de l’alvéole vers les
capillaires
= Dyspnée
(difficultés à respirer)
Si
le phénomène s’aggrave : transsudation des capillaires vers les
alvéoles : Inondation des alvéoles
= œdème
pulmonaire
(b)
VD
Même
mécanisme :
Augmentation
de la pression du VD
Þ Augmentation de la pression de l’OD
Þ Augmentation
de la pression des veines caves et sus hépatiques
D’où
Congestion hépatique (foie surchargé en eau)
œdème des membres inférieurs (accumulation d’eau
dans les séreuses)
Ascite (eau dans le péritoine)
II. Etiologies
L’insuffisance
cardiaque est le syndrome « terminal » de la plupart des pathologies
cardiaques
L’Etiologie
est donc plus ou moins une liste de ces pathologies
1.
Insuffisance ventriculaire (pression élevée)
Elles
sont en général synonymes d’une augmentation de pression
Les
anomalies concernent les 2 grands mécanismes correspondant aux 2 principales
fonctions du cœur :
Contractilité ou fonction
systolique (éjection)
Remplissage ou fonction diastolique
(a)
Augmentation
de la precharge
La
precharge concerne l’entrée de la pompe cardiaque. Le ventricule doit faire
face à des volumes sanguins trop importants.
Ex :
Insuffisance mitrale
Communication inter ventriculaire
Fistule arterio veineuse
Dans
ces exemples une partie du débit
sortant est précocement redirigée vers le VG sans suivre la circulation normale
d’où augmentation du volume en entrée.
(b)
Augmentation
de la post charge
Le
ventricule doit faire face à une pression trop importante en sortie. La
résistance à l’éjection augmente d’où fatigue cardiaque.
Ex :
Rétrécissement de l’aorte (les
valvules aortiques ne s’ouvrent pas bien (calcification chez le sujet âgé))
HTA (augmentation de la pression dans les
artères et donc en sortie du VG)
(c)
Augmentation
de la precharge et de la post charge
Ex :
Insuffisance aortique (la
valvule aortique fuit)
(d)
Atteintes
du muscle cardiaque
·
Quantitatives
(pas assez de fibres)
·
Qualitatives
(déficit des fibres)
Ex
1 : Cardiopathie ischémique (1ère cause) = infarctus du myocarde
Coronaire bouchée Þ nécrose d’une partie des fibres cardiaques
Remarque : Le cœur ne peut pas
refaire de fibres
Ex
2 : Cardiomyopathie dilatée primitive
(primitive = origine mal connue)
sujets jeunes
première cause de transplantations
cardiaques
Ex
3 : Autres atteintes
Toxiques (alcool, médicaments, en
particulier chimiothérapies)
Virales (myocardite)
2.
Insuffisance cardiaque sans atteinte ventriculaire
(pression basse)
A)
Rétrécissement
mitral ou tricuspide
peut
être du à des rhumatismes articulaires à la suite d’une infection à
streptocoque (donc rare en France, très rare pour la tricuspide )
ex :rétrécissement
mitral
obstacle entre OG et le VG
Þ augmentation de la pression
dans l’OG
Þ augmentation de la pression
dans les veines pulmonaires, etc.
Mais
le VG lui-même n’est pas concerné
B)
pathologie
du péricarde
gène
au remplissage = adiastolie
Ex 1
: péricardite chronique calcifiée
Le
péricarde devient fibreux et se calcifie. Il forme une sorte d ‘
« œuf » autour du cœur et en gène le remplissage.
Ex
2 : tamponnade
Un
épanchement dans le péricarde (en cas de péricardite) s’il s’aggrave et gène le
remplissage du cœur
3.
Insuffisance cardiaque droite
·
Le
plus souvent secondaire à une augmentation de post charge du VD, elle-même
conséquence de quasiment toutes les pathologies pulmonaires.
·
Rarement
primitive.
A)
pathologie
pulmonaire
bronchopathie
chronique, embolie pulmonaire, HTAP (HTA Pulmonaire) primitive
B)
Rétrécissement
pulmonaire
(I.e.
des valvules pulmonaires) : souvent congénital
C)
Insuffisance Cardiaque gauche
Entraîne
une insuffisance cardiaque globale
Cause
principale de l’insuffisance cardiaque droite (Augmentation de la pression en
entrée du VD)
III. Signes fonctionnels de l’insuffisance cardiaque
1.
Insuffisance Cardiaque gauche
A)
Dyspnée
d’effort
La
dyspnée se manifeste seulement à l’effort au début. D’abord pour des efforts
intenses, puis pour des efforts de plus en plus modérés. Elle est fonction de
la gravité de l’insuffisance cardiaque.
On
parle de polypnée.
On
utilise la classification de la NYHA (New York Heart Association) Un
Interrogatoire du patient permet de classer les dyspnées sur une échelle de I à
IV
(a)
Stade
I
Il
existe une maladie cardiaque mais le patient ne ressent pas de symptômes.
(Asymptomatique)
Il
s’agit d’une atteinte peu importante et en général d’un patient à activité
réduite.
(b)
Stade
II
Dyspnée
en cas d’effort important (inhabituel)
Le
patient a tendance à diminuer son activité
(c)
Stade
III
Gène
quotidienne la dyspnée se manifeste dans des efforts courants (monter un
escalier)
(d)
Stade
IV
Essoufflement
au moindre effort voir au repos.
B)
Orthopnée
(dyspnée de décubitus)
Le
patient ne peut pas bien respirer en position allongée (décubitus). Il est
obligé de se relever. Il s’agit d’une dyspnée de repos particulière.
C’est
un signe grave.
Interprétation
En
position allongée on assiste à une redistribution du volume sanguin des membres
inférieurs vers le haut du corps. Il en résulte une augmentation du volume en
entrée du cœur que celui ci ne peut gérer.
D’où
œdème pulmonaire, et c.
C)
Dyspnée
paroxystique nocturne
C’est
un signe avant coureur de l’œdème pulmonaire.
Le
patient étouffe brutalement dans la nuit.
D)
œdème
pulmonaire aigu
C’est
une urgence médicale.
Les
alvéoles sont inondées par le plasma. Les symptômes sont :
·
Détresse
respiratoire / suffocation
·
Le
sujet est polypnéïque au repos
·
Il
se tient assis (ne peut pas s’allonger)
·
Sueurs
·
Angoisse
·
Toux
/ Expectoration rosée (transsudat intra alvéolaire)
·
Grésillement
laryngé
E)
Autres
signes
Remarque :
la dyspnée d’effort n’est pas un signe spécifique. Elle se manifeste dans
beaucoup d’autres situations
Toutes
les pathologies pulmonaires
Sujets
obèses
Dyspnées
neurotoniques (souvent femmes jeunes)
(a)
Toux
à l’effort ou en décubitus
(b)
Dyspnée
asthmatiforme (on parle d’asthme cardiaque)
Rappel :
l’asthme est une brachypnée (dyspnée expiratoire) due au rétrécissement des
bronches)
Dans
le cas d’asthme cardiaque le rétrécissement
est du aux veines péri bronchiques qui se dilatent et compriment les
bronches
(c)
Fatigue
notamment à l’effort
2.
Insuffisance cardiaque droite
Les
signes sont des signes congestifs en amont du cœur droit
A)
Hépatalgie
d’effort puis de repos
Le
foie est entouré par une capsule plus ou moins rigide. En cas d’épanchement il
sera comprimé dans cette capsule. D’où une douleur dans l’hypochondre droit.
B)
Prise
de poids
Due
à une accumulation d’eau et de sel dans les tissus (œdème)
C)
Oligurie
Impression
de baisse de la diurèse
IV. Signes physiques
1.
Insuffisance cardiaque gauche
A)
Palpation
(a)
Choc
de pointe dévié
Lors
de la palpation de l’aire précordiale on palpe l’apex du cœur normalement situé
sous le mamelon. Ici il est dévié en bas et à gauche, signe de dilatation
ventriculaire gauche.
(b)
Pouls
filant
I.e.
difficile à sentir.
En
général un peu rapide
(c)
Froideur
des extrémités
B)
Auscultation
(a)
Auscultation
du cœur
Tachycardie
Pouls
> 90 min-1 en général
Bruit de galop
Rappel :
·
B3
est du au remplissage d’un ventricule distendu. On parle de galop
protodiastolique
·
B4
est du au remplissage de l’oreillette. (bruit sinusal) On parle de galop presystolique
·
Quand
B3 et B4 sont confondus on parle d’un galop de sommation
Souffle d’insuffisance mitrale
·
Souffle
systolique peu important
·
Audible
surtout à la pointe du cœur
·
Augmente
en décubitus ventral
Interprétation
Dilatation
du cœur Þ dilatation de l’anneau de
la Valve Mitrale Þ les valvules deviennent
trop petites Þ fuites.
Il
s’agit d’une insuffisance fonctionnelle.
Eclat de B2 au niveau du foyer pulmonaire
Signe
d’HTAP
(b)
Auscultation
du poumon
Râle crépitant (ou crépitation alvéolaire)
Le
râle alvéolaire est signe de transsudation du plasma dans les alvéoles. Il
touche d’abord la base du poumon puis remonte.
C’est
un signe peu spécifique, mais le devient si le râle est bilatéral.
Baisse du murmure vésiculaire
Le
murmure vésiculaire est le bruit normal de la respiration.
En
cas de rétention d’eau il peut se former un épanchement dans la plèvre. L’eau
qui entoure les poumons atténue alors le murmure vésiculaire.
Il
est accompagné d’une percussion mate.
Souffle pleurétique
C’est
une augmentation du souffle glottique.
Il
est du à la partie haute de l’épanchement.
2.
Insuffisance cardiaque droite
A)
Inspection
/ Palpation
(a)
Turgescence
jugulaire
Normalement,
lorsque le patient est à demi couché (30°), on ne voit pas sa veine jugulaire.
La
turgescence jugulaire est due à une augmentation de la pression dans la veine
jugulaire (pression veineuse en général) due elle-même à une insuffisance
cardiaque droite
Remarque :
elle s’observe « à jour frisant » (lumière rasante mettant en
évidence les irrégularités de surface)
(b)
Hépatomégalie
L’Insuffisance
cardiaque droite cause une congestion du foie
·
Régulière
(lisse, pas de nodules)
·
Douloureuse
·
« mesurable »
(de combien le foie dépasse la dernière cote)
(c)
Reflux
hepato jugulaire
Le
foie est gorgé de sang. Quand on appuie dessus, le sang afflue vers le cœur. Or
le cœur est incapable de prendre ce sang en charge. Il y a alors un reflux de sang vers les veines jugulaires, qui
deviennent turgescentes (ou dont la turgescence s’accentue)
(d)
Signe
de Harzer = choc de pointe du VD
Le
VD est à l’état normal beaucoup plus petit que le VG. Il existe un choc de
pointe du VD mais normalement on ne le sent pas.
Il
y a signe de Harzer si on sent le choc de pointe du VD au niveau du creux
épigastrique (en remontant le pouce tangentiellement sous le sternum)
(e)
œdèmes
des membres inférieurs
·
Mous
·
Symétriques
·
Indolores
·
Blancs
(pas d’inflammation)
·
Prenant
le godet (gardent les empreintes un certain temps)
B)
Auscultation
L’auscultation
n’est pas très riche.
(a)
Tachycardie
(b)
Bruits
de galop
(c)
Souffle
d’insuffisance tricuspide
(insuffisance
fonctionnelle)
La
dilatation du VD entraîne l’augmentation du diamètre de la valve tricuspide. Le
mécanisme est le même que pour la valve mitrale.
(d)
Signe
de Carvalho
l’intensité
du souffle augmente à l’inspiration profonde (car augmentation du retour
veineux à l’inspiration)
3.
Signes ECG
Ce
sont des signes non spécifiques
(a)
Signes
d’Hypertrophie ventriculaire droite et gauche
(b)
Signes
d’orientation
·
Onde
Q de nécrose
·
Cicatrice
d’infarctus
4.
Signes radiologiques
A)
Cardiomégalie
Définition :
Le RCT ou Rapport CardioThoracique est défini de la façon suivante
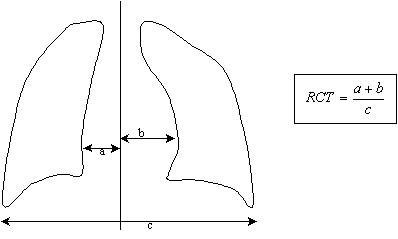
La
norme est un RCT autour de 0.5
L’augmentation
du RCT est un signe de cardiomégalie.
B)
Poumons
(a)
Redistribution
vasculaire
Normalement
le poumon est plus clair à la base qu’au sommet. (le sang descend sous l’effet
de la gravité)
En
cas d’augmentation de pression dans la circulation pulmonaire la distribution
n’est plus la même et le sommet du poumon s’obscurcit.
(b)
œdème
interstitiel
Augmentation
de la trame reticulo micro nodulaire
(c)
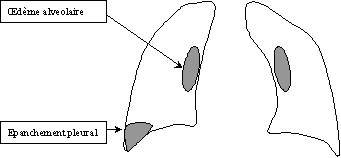
œdème
alvéolaire
On
observe des opacités floconneuses
·
Souvent
bilatérales
·
Partant
du hile et se répandant dans le poumon (en aile de papillon)
(d)
Epanchement
pleural
L’eau
s’accumule dans le bas de la plèvre Þ opacité.
V. Evolution de la maladie
1.
Alternance de phases de stabilité et de phases de
décompensation.
A)
Phases
de stabilité
·
Signes
plus ou moins intermittents
·
Dyspnée
d’effort
·
La
plupart des signes décrits ci dessus sont absents
B)
Phases
de décompensation
Tous
les signes décrits ci dessus
2.
Facteurs déclenchants (de la poussée de
décompensation)
·
Mauvaise
observance du traitement ou du régime sans sel
·
Surinfection
bronchique(sujet âgé)
·
Embolie
pulmonaire
·
Troubles
du rythme et fibrillation auriculaire
·
Fièvre
/ hyperthyroïdie / grossesse
·
Prise
de certains médicaments