Lundi 23 octobre 2000
François-Eric et Malik
Cours de Semiologie Physique I
1 Inspection :
·
Cyanose
·
Hippocratisme digital
·
Dyspnée
·
Oedèmes
2 Palpation :
·
Choc apexien -normal
-pathologique
·
Signe de Harzer
·
Frémissements
3 Auscultation :
·
Méthode
·
Foyers
·
Analyse
*Bruits
cardiaques normaux
B1-B2/systole/diastole
(B3)-(B4)
Modifications physiologiques
*Modifications pathologiques des bruits cardiaques
.Intensité
.Dédoublement
*Bruits anormaux surajoutés
.Dans la systole: -claquement aortique
-click
aortique
.Dans la diastole: -claquement d’ouverture mitrale
-bruits
de galop
Introduction :
La sémiologie fonctionnelle consiste à recueillir
les symptômes par l’interrogatoire (1er volets de l’examen).
La sémiologie physique consiste à recueillir les
signes par l’examen clinique physique (2è volets de l’examen). Celui-ci se
réalise sur le patient en décubitus dorsal en se mettant à droite du patient-
c’est la position la plus pratique.
L’examen se déroule en trois temps :
1. inspection
2.
palpation
3.
auscultation
1. Inspection:
C’est une étape très importante, elle apporte d’emblée des informations très utiles.
·
Cyanose :
Ø coloration bleue ou violacée
de la peau et des muqueuses traduisant une désaturation du sang en oxygène.
-Elle prédomine au niveau:
Ø des extrémités(doigts de la
main et pieds)
Ø de la face(oreilles, nez)
Ø des muqueuses(sous la
langue, par ex.)
-Elle est due à trois
anomalies différentes :
1)
mauvaise
hématose pulmonaire (=mauvaise oxygénation du sang)
2)
mélange
anormal du sang veineux -désaturé en O2 et du sang artériel-rouge et
très saturé enO2
Cette anomalie est plus rare que la précedente et est la conséquence d’une communication anormale des cavités cardiaques: le sang veineux passe dans les cavités artérielles avant de se réoxygéner.
Cela se produit quand il y a association d’une communication entre cavités D/G et un obstacle sur la voie d’éjection pulmonaire: la pression du sang dans le cœur droit croît et dépasse celle dans le cœur gauche.
On appelle cela un SHUNT DROIT-GAUCHE.
3) diminution du débit cardiaque :
Il s’agit d’un mécanisme cardiaque. Le sang se désature plus vite en périphérie du fait de la baisse du débit circulatoire (surtout aux extrémités). On peut rencontrer cette situation en cas d’insuffisance cardiaque par mauvaise contraction du myocarde.
· Hippocratisme digital (décrit par le célèbre Hippocrate cf poly de P1) :
Ø renflement de l’extrémité des doigts ou orteils soit au niveau des parties molles de la dernière phalange, soit au niveau des ongles bombés dans les deux sens en forme de verre de montre et lâches.
! ! :le squelette de la phallange est normal, seule la pulpe est élargie.
On ne connaît pas la cause de ce signe mais il est souvent associé à une cyanose chronique, surtout lors de cardiopathie congénitale(shunt D/G).
· Dyspnée :
Ø le patient est essoufflé (on le dit dyspnéique), sa fréquence cardiaque est augmentée-on parle de polypnée- après un effort au début de la maladie, puis au repos par la suite.
Si elle est d’origine cardiaque, le patient à des difficultés pour respirer en position allongée, il doit alors s’asseoir: orthopnée.
· Oedèmes :
Ils prédominent au niveau des pieds et des jambes et peuvent parfois remontés jusqu’aux cuisses ou jusqu’aux lombes. Ces parties sont alors gonflées.
Ils sont bilatéraux et symétriques.Au début, ils apparaissent blancs, mous, et indolores; mais s’ils persistent, ils durcissent et il y a apparition d’une pigmentation cutanée (dermite ocre). Ils sont généralement soignés avant.
2. palpation:
Elle est moins pratiquée depuis qu’ il existe des moyens plus sophistiqués, mais en médecine générale, elle tient encore une place importante.
· Choc apexien :
Ø perception du battement cardiaque à chaque systole au niveau du 4è ou 5è espace intercostal gauche sur la ligne médio-claviculaire (ligne perpendiculaire à la clavicule et passant par le milieu de celle-ci).
C’est un petit soulèvement systolique, très limité en surface, d’intensité peu importante. Chez certains sujets, il n’est perceptible qu’en décubitus latéral gauche. Il arrive que si le patient est trop gros, le choc apexien ne soit pas perceptible.
Il est signe d’une pathologie:
o s’il est étalé, on le qualifie de globuleux et il est alors perceptible avec plusieurs doigts (insuffisance aortique).
o s’il est abaissé ou dévié à gauche, ceci traduit une augmentation du volume cardiaque.
o si son intensité est augmentée, ceci peut être le signe d’une insuffisance aortique.
· Signe de Harzer :
Ø palpation au niveau du creux épigastrique (sous l’appendice xiphoidien) du ventricule droit dilaté.
· Frémissements :
Ø perception à la palpation des souffles (turbulences au niveau du cœur).
Quand les souffles sont d’intensité relativement importante, ils se traduisent par des vibrations en surface.
Cela traduit une atteinte organique (valves cardiaques en particulier).
3. Auscultation :
C’est l’élément déterminant de l’examen clinique.
· Méthode:
Ø ausculter le patient dans un environnement silencieux.
Ø utiliser un stéthoscope de préférence de bonne qualité:
Le stéthoscope est composé d’une lyre et d’un pavillon comprenant une membrane plate d’un côté et d’une cupule de l’autre.
Ø position du patient:
ü en décubitus dorsal(=allongé sur le dos)
ü en décubitus latéral gauche : cela sensibilise l’auscultation de la pointe du cœur
ü en position assise penché en avant : le cœur se rapproche du thorax (foyers aortique et pulmonaire)
Ø attitude du patient:
ü en apnée: élimination des bruits venant des poumons
ü en inspiration ou expiration profonde (puis blocage de la respiration): certains bruits sont augmentés
Ø écouter le cœur de façon prolongée et attentive quitte à répeter les auscultations (certains bruits sont intermittents / ex : pathologies du péricarde)
· Analyse des bruits et souffles cardiaques :
On définit plusieurs caractères:
ü siège maximum du bruit ou du souffle.
ü irradiation des souffles en particulier.
ü temps : début, milieu ou fin de systole ou diastole ( proto, méso ou télésystole ou diastole)
Ø Si le souffle est entendu pendant toute la systole ou la diastole, on parle de souffle holo-systolique ou holo-diastolique.
ü qualité du bruit ou du souffle:
3 composantes la définissent:
§ intensité = amplitude des vibrations
§ tonalité = fréquence des vibrations (cf stétho)
§ aigue = appliquer la membrane du stétho en appuyant fort
§ grave = appliquer la cupule sans appuyer (caisse de résonnance)
§ timbre = fonction de la complexité du son, on procède par analogies (terminologie caractéristique).
· Foyers (cf schéma en annexe) :
Ils sont au nombre de quatre ou cinq(selon que l’on compte la région mésocardiaque)
Ø deux foyers à la base du cœur, au niveau des gros vaisseaux:
1. foyer aortique dans le deuxième espace intercostal gauche près du sternum
2. foyer pulmonaire dans le deuxième espace intercostal droit près du sternum
Ces deux foyers permettent une auscultation des valvules
Ø deux foyers au niveau des valves atrio-ventriculaires:
1. foyer mitral: c’est le foyer apexien (à la pointe du cœur), on y détecte les anomalies de la valve mitrale
2. foyer aortique ou xiphoïdien: au niveau de l’appendice xiphoïde, on y détecte les anomalies de la valve aortique
il existe des foyers intermédiaires qui sont des irradiations des foyers principaux
Ainsi au niveau de l’endapex-région mésocardiaque ou région parasternale gauche, on peut entendre les anomalies se situant aux différents foyers mais aussi certains souffles audibles uniquement dans cette région.
Des souffles peuvent irradier de ces différents foyers :
§ vers le cou pour les anomalies de la carotide et du foyer aortique par exemple
§ vers le dos pour les anomalies du foyer pulmonaire
§ vers la région axillaire gauche pour les anomalies du foyer pulmonaire
v
Bruits normaux
· B1-B2/Systole/Diastole
Les bruits cardiaques sont normalement au nombre de deux :
1. B1 est le premier bruit
2. B2 est le deuxième bruit
Ils sont séparés par la systole entre B1 et B2
par la diastole entre B2 et B1
(la systole est plus courte que la diastole)
B1----------------------->B2---------------------------------------->B1
Systole Diastole
Plus la fréquence cardiaque augmente, plus la systole et
la diastole ont une durée égale (tachycardie)
B1 est :
ü
plus intense à la pointe (au niveau du foyer mitral),
mais on l’entend dans toute l’aire précordiale.
ü
plus grave que la tonalité de B2.
ü
plus prolongé, moins sec, moins bref.
ü
il précède la systole donc le petit silence.
ü
contemporain de la fermeture des valves
auriculo-ventriculaires.
B2 est :
ü
perçu dans toute la région antérieure du thorax mais
avec une intensite maximale au niveau des foyers aortique et pulmonaire.
ü
plus aigu et plus bref que B1.
ü
précède la diastole et donc le grand silence.
ü
contemporain de la fermeture des sigmoïdes.
Pour repérer B1 et B2, on peut s’aider du poul qui est
contemporain de la systole (on prend le poul au niveau de la carotide)
· B3-B4:
On ne les entend pas normalement chez l’adulte, ce sont
des bruits de remplissage, en principe uniquement audibles chez l’enfant,
l’adolescent et l’adulte jeune sportif.
B3 s’entend quand le ventricule gauche se remplit
rapidement (protodiastole).
B4 s’entend chez les individus au rythme sinusal; il
marque la contraction auriculaire.
Entendus chez l’adulte, ils marquent une pathologie: on
les appelle alors galops.
B3 = galop
prédiastolique (gpd).
B4 = galop présystolique (gps).
·
Modifications physiologiques:
*Rythme
cardiaque:
La fréquence du cœur varie de manière cyclique à cause de
la respiration.
Ø
augmentation en inspiration
Ø
diminution en expiration
Ceci se rencontre surtout chez l’enfant ou le sportif.
NB: fqce < 60 bpm/min à brachycardie
fqce >
100 bpm/min à
tachycardie
Cette arythmie respiratoire est due à un système végétatif
neuroréactif par stimulation du système sympathique.
*Variations:
1. Diminution
d’intensité:
·
obésité: on entend presque rien, les bruits sont
assourdis.
·
emphyzem pulmonaire (= septa pulm. détruits): il y a
beaucoup plus d’air donc les bruits se transmettent moins bien.
2. Augmentation
d’intensité:
·
sujet maigre
·
sujet nerveux ou neurotonique
3. Dédoublement
intermittent de B2 en inspiration profonde.
B1 est lié à la fermeture des
valves mitrale et tricuspide, alors que B2 est lié aux valves aortique et
pulmonaire.
En inspiration profonde, on
augmente le temps de passage du sang dans la valve pulmonaire qui se ferme
après la valve aortique: c’est pour cela que l’on entend un 2è bruit.
v Modifications
pathologiques :
· Intensité :
Il existe 2 anomalies principales:
1. éclat de B1 en cas de rétrécissement mitral (=RM / rhumatisme artuculaire aigu) car la valve mitrale épaissie fait un bruit quand elle se ferme.
2. assourdissement ou disparition de B2 à cause du rétrécissement valvulaire aortique calcifié chez les personnes agées, les calcifications figeant les valvules sigmoides et empêchant ainsi leur fermeture.
· Dédoublement :
Il en existe 2 types :
1. associé au bloc de branches des faisceaux de His. Une des deux branches ne fonctionnant plus, l’électricité est acheminée par voie musculaire : il en résulte un retard d’activation (le temps de conduction vers le ventricule étant plus long) et par conséquent un retard de fermeture valvulaire.
Ceci est valable uniquement pour B2.
2. associé à une communication interauriculaire pathologique (shunt G/D): le sang va de l’oreillette G vers l’oreillette D car la pression de l’OG est supérieure à celle de l’OD, ainsi il y a plus de sang au niveau de la valvule pulmonaire. Comme un débit est ajouté en permanence au niveau de l’orifice pulmonaire,plus de sang arrive qu’au niveau de l’aorte ;l’orifice pulmonaire se ferme alors de façon plus tardive que l’orifice aortique, ceci produit un deuxième bruit de façon fixe et constante (pathologie aujourd’hui rare car opérée).
v Bruits anormaux surajoutés :
· Dans la systole :
Ce sont les moins fréquents. On les appelle des click ou claquements. Ils ont un caractère bref et relativement aigu.
1)Click d’éjection aortique ou pulmonaire :
Ils sont liés à un rétrécissement aortique ou pulmonaire. Les valves sont souples. La mise en tension des valvules par augmentation de la pression intra-ventriculaire va provoquer un click d’éjection au tout début de la systole, mais à distance de B1.
Ce sont des rétrécissement d’origine congénitale.
2)Click mésosystolique :
Il est plus fréquent que le précédent. Il survient au milieu de la systole et parfois télésystolique. On a cru pendant longtemps qu’il était extracatdiaque. On sait aujourd’hui qu’il est lié à une anomalie valvulaire mitrale.
Le patient a une étoffe valvulaire trop importante (il peut s’agir de la petite valve, de la grande ou des deux), ou à des cordages trop extensibles. L’une des 2 valves se prolabe (en général la petite) : la pression ventriculaire bombe la valve vers l’oreillette. Cela entraine une fuite en télésystole : on entend un souffle. Le click mésosystolique lui-même est dû à la mise en tension de la valve et des cordages.
Ces bruits sont relativement banals.
· Dans la diastole :
Ces bruits sont plus fréquents.
1)Claquement d’ouverture mitrale (COM) :
Ceci correspond à l’ouverture auriculoventriculaire de la valve mitrale. Lors d’un rétrécissement mitral, les deux valves peuvent se souder (soudure commissurale) sur leurs bords latéraux. A leur ouverture, on entend ce bruit en protodiastole. Plus le rétrécissement est serré, plus le bruit est proche de B2 car la pression auriculaire augmentée rejoint plus tôt la pression ventriculaire (cf schéma).
Caractéristiques du COM:
· protodiastolique
· on l’entend mieux chez le sujet en décubitus latéral gauche et en expiration forcée.
· net et bref
· précède le roulement diastolique: c’est un bruit dû au remplissage à travers l’orifice valvulaire mitral rétréci.
2)Bruits de galop :
Ils correspondent à des bruits de remplissage. Il en existe 2 types :
1. GPD: galop protodiastolique contemporain du remplissage rapide du ventricule.
2. GPS: galop présystolique contemporain de la systole auriculaire.
Dans ce cas, le muscle papillaire a un défaut de compliance : il a du mal à se relâcher.
Caractéristiques:
· peu intenses
· tonalité basse : on l’entend avec la cupule du stéthoscope.
· entendu dans toute la région mésocardiaque, mais on l’entend mieux chez le patient en décubitus latéral gauche et en expiration forcée.
· non fixe dans le temps : peut disparaître par traitement de l’insuffisance cardiaque.
Suivant l’origine de l’insuffisance cardiaque, le galop est entendu :
Ø à l’apex pour l’IVGauche
Ø au niveau de la xiphoide pour l’IVDroite
! ! : Le GPS n’existe que chez les patients en rythme sinusal. Si il est en fibrillation, ce n’est pas possible.
GPS et GPD sont des notions arbitraires car souvent le patient est en tachycardie, on aura alors un galop de sommation: galop mésodiastolique. On a alors un rythme à trois temps ( bruits de galop).
ANNEXE :
Schéma n°1: FOYERS
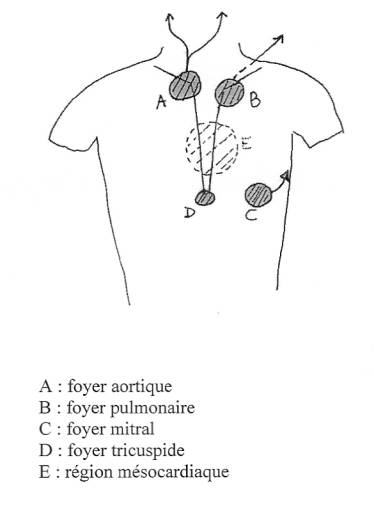
Schéma n°2: PROLAPSUS DE LA VALVULE MITRALE

Schéma n°3: LES BRUITS CARDIQUES

Schéma n°4: COMMUNICATION INTERAURICULAIRE G/D

Schéma n°4: SHUNT DROIT/GAUCHE
